Vezi si alte “How to”
Drenajul endoscopic al colecțiilor pancreatice necrotice (WOPN)
Ghid step-by-step pentru drenaj ghidat ecoendoscopic (EUS) al colecțiilor de tip “walled-off pancreatic necrosis” (WOPN) și necrozectomie endoscopică directă (DEN)
Necroza pancreatică “walled-off” (WOPN) este o complicație severă a pancreatitei acute necrotico-hemoragice, caracterizată prin încapsularea țesutului pancreatic și peripancreatic necrotic într-un perete fibros bine definit. Acest proces are loc de obicei la cel puțin 4 săptămâni de la debutul pancreatitei, deoarece organismul încearcă să limiteze și să izoleze zonele de necroză.
Patogenia WOPN
- Faza inflamatorie inițială: În timpul pancreatitei acute, activarea enzimelor pancreatice duce la autodigestie, urmată de necroza pancreatică și a țesuturilor înconjurătoare.
- Necroză și lichefiere: În timp, țesutul necrotic suferă lichefiere din cauza clivării enzimatice și a răspunsului inflamator.
- Încapsulare: în jurul materialului necrotic se formează treptat o capsulă fibroasă, ducând la formarea unei colecții cu pereți proprii. Spre deosebire de pseudochisturi, WOPN conține un amestec de resturi necrotice solide și lichide, ceea ce face gestionarea sa mai complexă.
Semnificație clinică
WOPN poate duce la morbiditate semnificativă prin:
- Supra-infectare, generând sepsis sau colecții infectate încapsulate.
- Compresia structurile adiacente, cum ar fi stomacul, duodenul sau căile biliare, provocând simptome obstructive.
- Durere persistentă, sângerare digestivă sau inflamație sistemică dacă este lăsată netratată.
Indicații de drenaj
Nu toate cazurile WOPN necesită drenaj, tratamentul fiind indicat în următoarele situații, în general la pacienți simptomatici:
- Compresie extrinsică: durere persistentă, greață, vărsături sau sațietate precoce.
- Infecție: Semne de WOPN infectate, cum ar fi febră, leucocitoză sau bacteriemie, confirmate prin imagistică și analiză microbiologică.
- Complicații: hemoragie, obstrucție biliară sau obstrucție gastrică.
Dezvoltarea stenturilor metalice cu apoziție de lumen (LAMS) a revoluționat gestionarea WOPN, permițând drenajul minim invaziv și necrozectomia sub ghidaj ecoendoscopic (EUS). Această abordare oferă acces direct la cavitatea necrotică, permițând drenaj și debridare eficiente, cu risc mai mic de complicații în comparație cu metodele chirurgicale sau percutanate.
Acest articol detaliază procedura pentru necrozectomie ghidată EUS folosind LAMS la un pacient cu WOPN simptomatic secundar unei pancreatitei acute necrotice-hemoragice severe.
Pasul 1. Pregătirea înainte de procedură
- Selectarea și evaluarea pacientului
- Confirmați diagnosticul WOPN cu CT sau RMN cu substanță de contrast.
- Drenajul este necesar într-un WOPN simptomatic, matur (cel puțin 4 săptămâni de la debut cu pereți clar definiți).
- Evaluați complicații precum infecție, obstrucție biliară sau implicare vasculară.
- Optimizați profilul de coagulare al pacientului și gestionați comorbiditățile.
- Pregătirea echipamentelor
- Sistem de stent prin apoziție de tip LAMS (de exemplu, HotAxios sau HotSpaxus).
- Ecoendoscop liniar cu Doppler color sau power Doppler.
- Sistem de irigație și aspirație pentru necrozectomie.
- Accesorii: pense pentru biopsie, coșuri sau plase pentru îndepărtarea resturilor necrotice.
- Sedarea și poziționarea pacientului
- Se administrează anestezie generală sau sedare profundă.
- Poziționați pacientul în decubit lateral stânga.
Pasul 2. Acces ghidat ecoendoscopic
- Vizualizarea WOPN
- Introduceți endoscopul EUS în stomac sau duoden.
- Identificați WOPN și confirmați apropierea de peretele gastric sau duodenal.
- Folosiți Doppler color pentru a evita structurile vasculare.
- Selectarea punctului de acces
- Alegeți un loc de puncție cu cea mai scurtă distanță până la WOPN.
- Confirmați prezența materialului necrotic și a conținutului de lichid în cavitate.
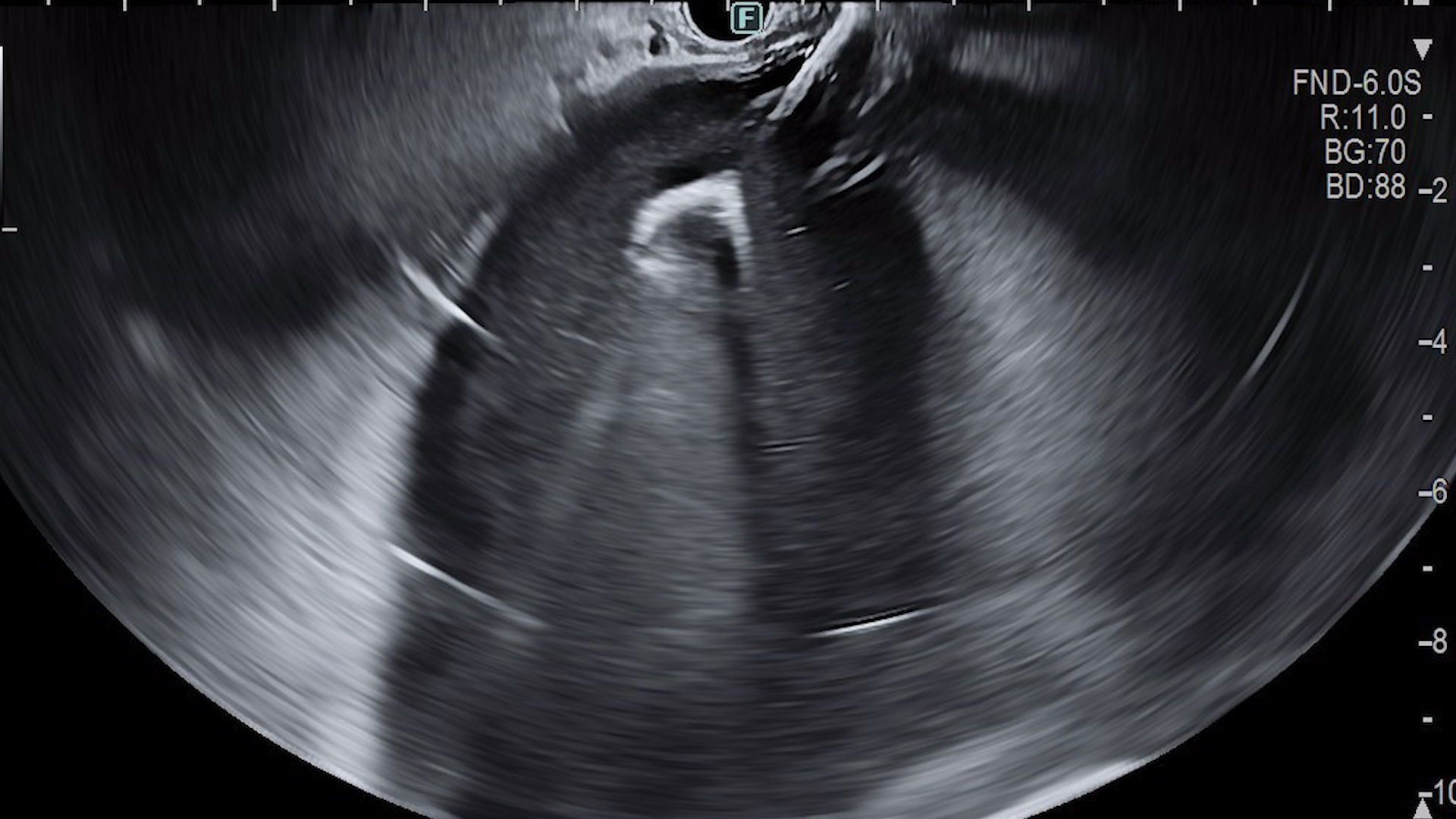
- Cistotomie cu hot LAMS
- Avansați cateterul de hot-LAMS sub ghidaj EUS.
- Deschideți capătul distal în colecție, asigurându-vă că se extinde complet.
- Trageți ușor înapoi și închideți capătul proximal în interiorul stomacului / duodenului.
- Confirmați plasarea prin endoscopie și EUS.
Pasul 3. Irigarea cavității și debridarea inițială
- Stabiliți drenajul cavității
- Clătiți cavitatea cu soluție salină pentru a evacua materialul necrotic liber și puroiul.
- Colectați probe pentru microbiologie și citologie dacă se suspectează infecția.
- Monitorizați răspunsul clinic
- Puneți o sondă nazochistică pentru spălare continuă dacă este prezentă o infecție extinsă.
- Așteptați 48-72 de ore pentru drenaj și maturarea cavității înainte de necrozectomie.
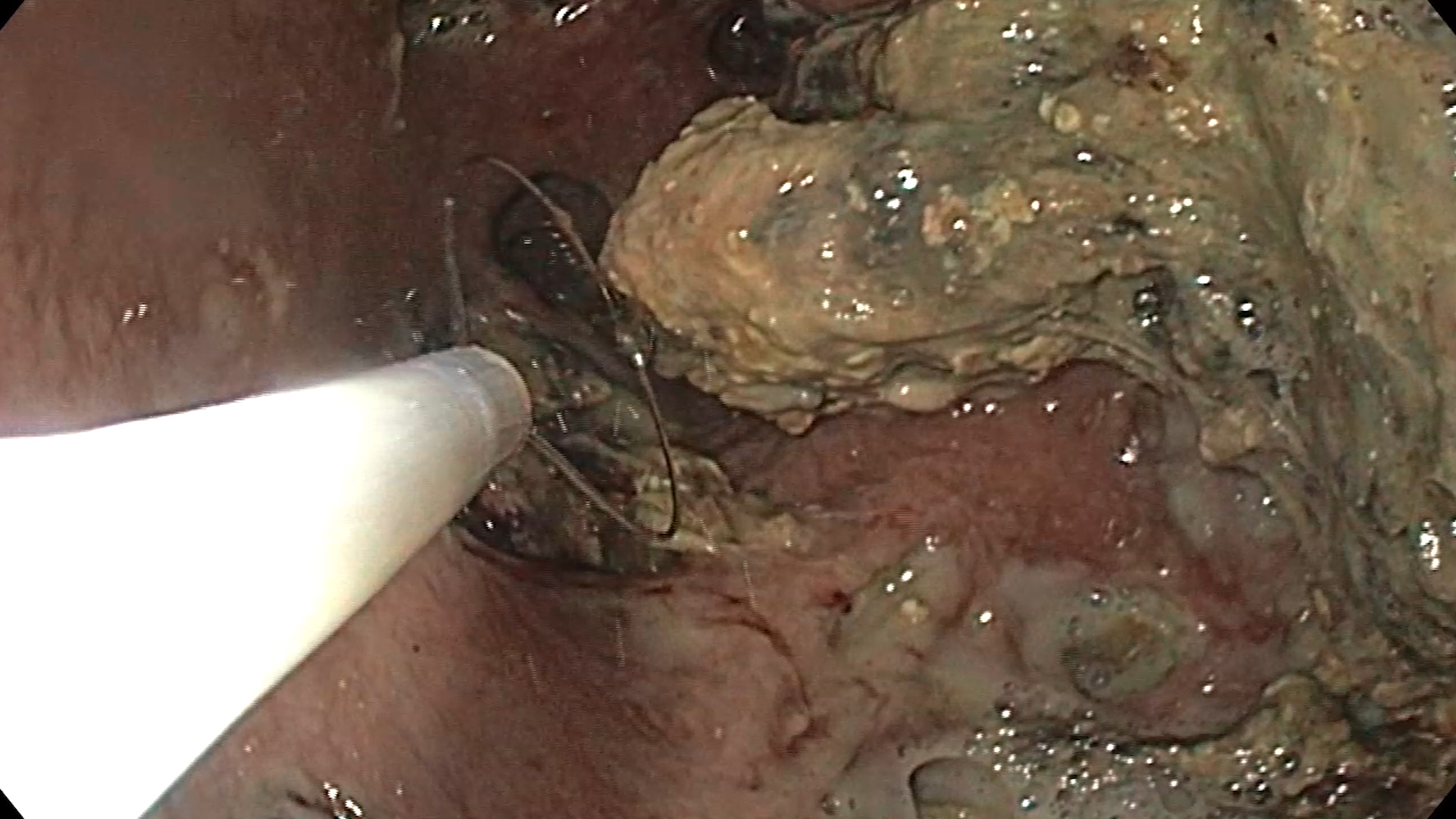
Pasul 4. Necrozectomie endoscopică
- Re-accesați cavitatea
- Introduceți un endoscop terapeutic prin stentul LAMS direct în WOPN.
- Efectuați necrozectomie în ședințe secvențiale dacă este necesar.
- Debridarea țesutului necrotic
- Utilizați pense, anse și coșuri pentru a extrage resturile necrotice.
- Evitați manevrele agresive pentru a preveni sângerarea sau perforația.
- Irigarea cavității
- Irigați cavitatea intermitent cu soluție salină sterilă sau cu soluție de antibiotic diluată.
- Utilizați aspirația pentru a curăța fluidul și resturile reziduale.
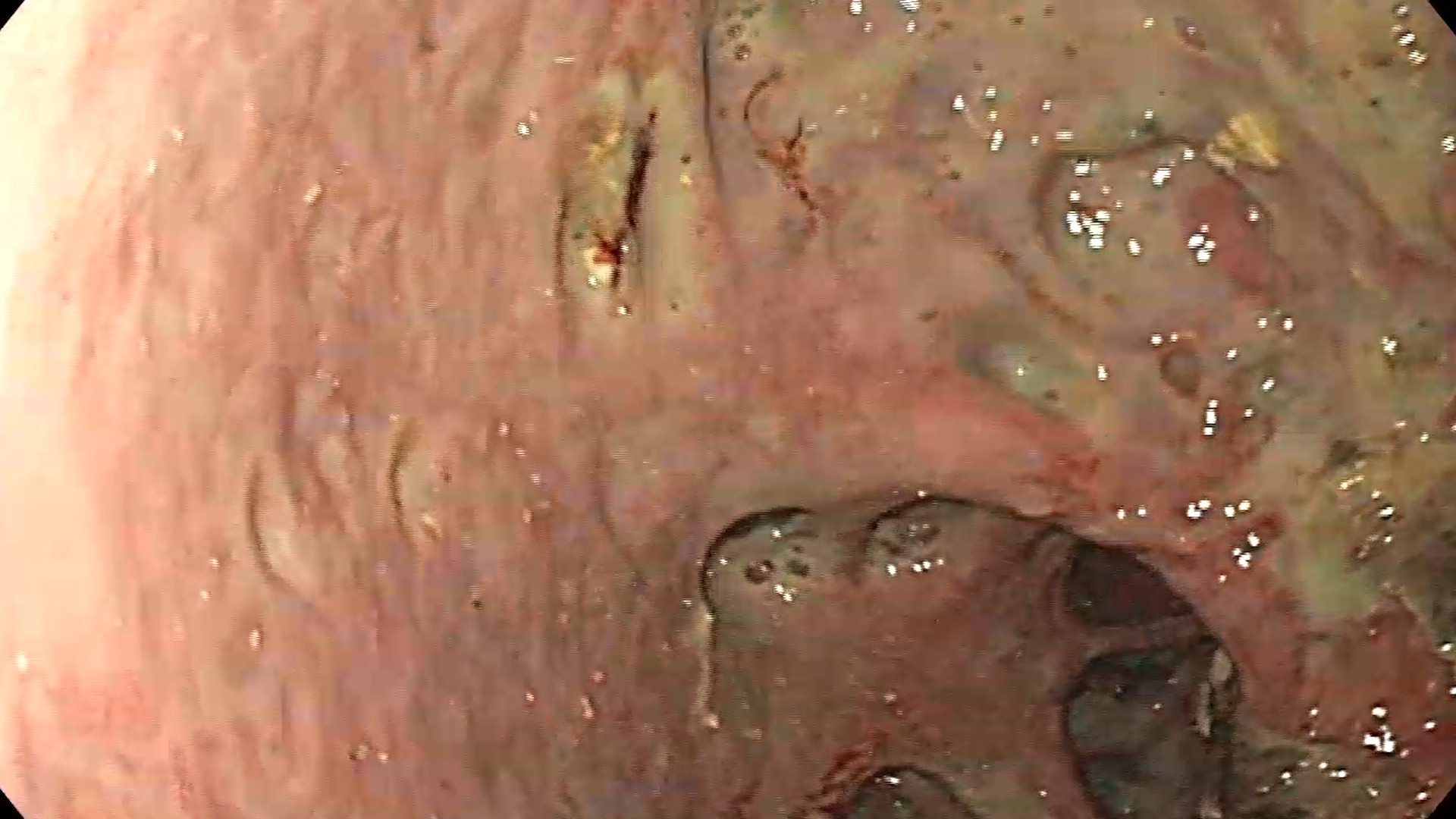
- Evaluare endoscopică
- Re-evaluați cavitatea după debridare pentru orice material necrotic rămas.
- Confirmați absența complicațiilor, cum ar fi sângerare sau perforație.
Pasul 5. Îngrijire după procedură
- Întreținerea stentului
- Păstrați stent-ul de tip LAMS pe loc timp de 2-4 săptămâni sau până la dispariția necrozectomie.
- Monitorizați pacientul pentru febră, dureri abdominale sau semne de blocare a stentului.
- Urmărire imagistică
- Repetați CT sau RMN după 2 săptămâni pentru a evalua rezoluția cavității.
- Intervenții secundare
- Planificați ședințe suplimentare de necrosectomie dacă necroza reziduală persistă.
- Luați în considerare drenajul endoscopic sau percutanat al colecțiilor adiacente, dacă este necesar.
Pasul 6. Managementul complicațiilor
- Sângerare
- Aplicați tehnici hemostatice (de exemplu, injecție de epinefrină, coagulare bipolară sau monopolară).
- Dacă sângerarea este severă consultați radiologia intervențională pentru embolizare.
- Infecție
- Ajustați terapia cu antibiotice pe baza rezultatelor microbiologice.
- Luați în considerare debridarea chirurgicală dacă starea pacientului se deteriorează.
- Migrarea sau blocarea stentului
- Înlocuiți stentul endoscopic dacă este necesar.
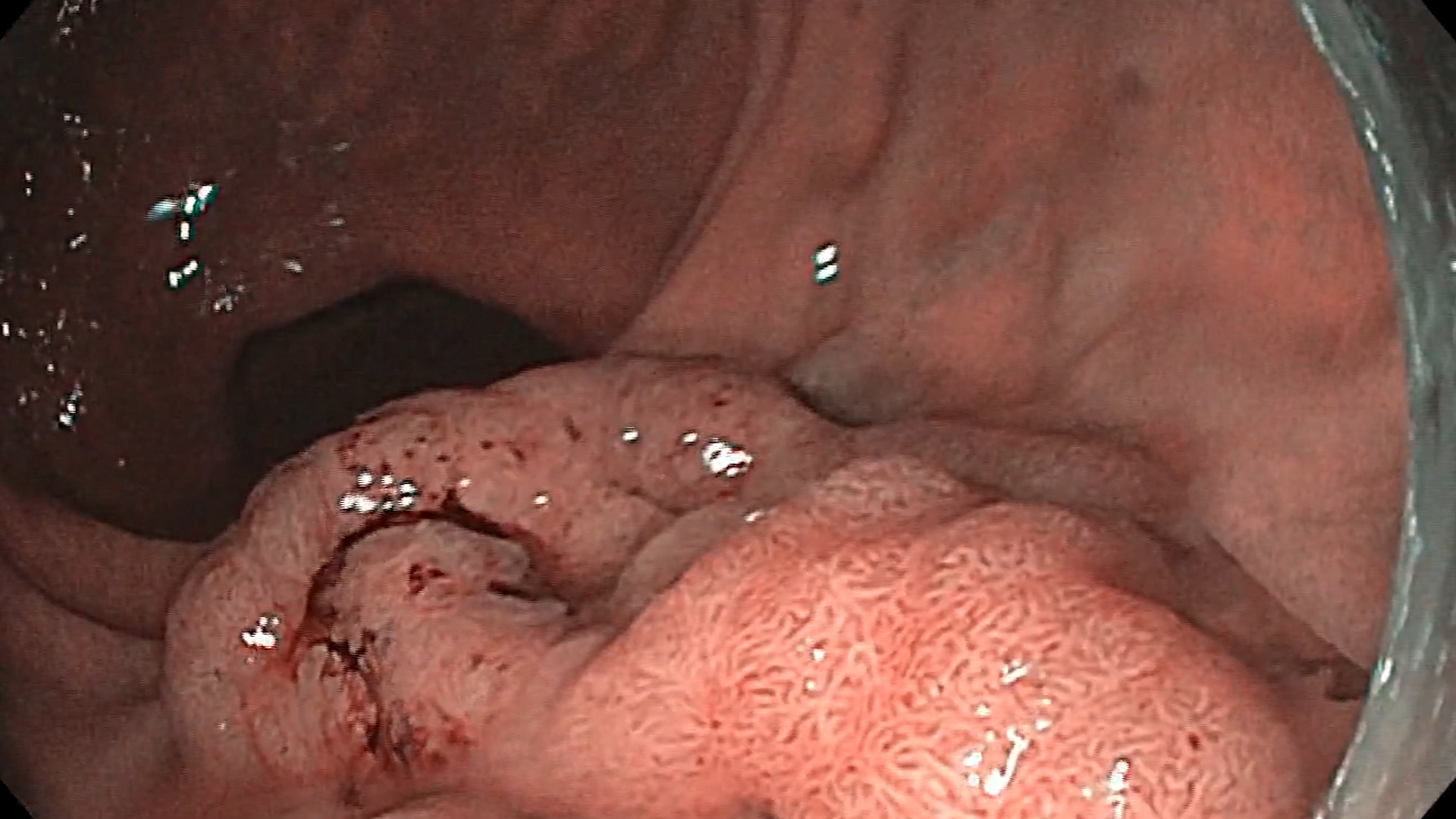
Pasul 7. Îndepărtarea finală a stentului
- Efectuați îndepărtarea stentului de tip LAMS după rezoluția WOPN (nu poate fi menținut mai mult de 3-4 săptămâni).
- Plasați stenturi de plastic dacă rezoluția cavității este incompletă sau dacă este prezentă disrupție de duct pancreatic (disconnected pancreatic duct syndrome > DPDS)
- Inspectați cavitatea pentru a asigura rezoluția completă și absența reziduurilor.
Concluzii
- În acest caz de pancreatită biliară, abordați etiologia biliară (de exemplu, colecistectomie sau ERCP cu sfincterotomie biliară și extracția calculilor) după ce faza acută s-a rezolvat.
- Luați în considerare managementul multidisciplinar care implică gastroenterologi, radiologi intervenționali și chirurgi.
Referințe
- Kamal F, Khan MA, Lee-Smith W, Sharma S, Acharya A, Farooq U, Gangwani MK, Saeed A, Aziz M, Hayat U, Saleem N, Kumar A, Schlachterman A, Kowalski T. EUS-guided Drainage of Pancreatic Fluid Collections Using Lumen Apposing Metal Stents With or Without Coaxial Plastic Stents: A Systematic Review and Meta-analysis. J Clin Gastroenterol. 2025 Jan 1;59(1):47-53. doi: 10.1097/MCG.0000000000002080.
- Karstensen JG, Novovic S, Hansen EF, Jensen AB, Jorgensen HL, Lauritsen ML, Werge MP, Schmidt PN. EUS-guided drainage of large walled-off pancreatic necroses using plastic versus lumen-apposing metal stents: a single-centre randomised controlled trial. Gut 2023; 72(6): 1167-1173. doi: 10.1136/gutjnl-2022-328225.
- Boxhoorn L, Verdonk RC, Besselink MG, Boermeester M, Bollen TL, Bouwense SA, Cappendijk VC, Curvers WL, Dejong CH, van Dijk SM, van Dullemen HM, van Eijck CH, van Geenen EJ, Hadithi M, Hazen WL, Honkoop P, van Hooft JE, Jacobs MA, Kievits JE, Kop MP, Kouw E, Kuiken SD, Ledeboer M, Nieuwenhuijs VB, Perk LE, Poley JW, Quispel R, de Ridder RJ, van Santvoort HC, Sperna Weiland CJ, Stommel MW, Timmerhuis HC, Witteman BJ, Umans DS, Venneman NG, Vleggaar FP, van Wanrooij RL, Bruno MJ, Fockens P, Voermans RP; Dutch Pancreatitis Study Group. Comparison of lumen-apposing metal stents versus double-pigtail plastic stents for infected necrotising pancreatitis. Gut 2023; 72(1): 66-72. doi: 10.1136/gutjnl-2021-325632.