Vezi și alte cazuri
Gastrojejuno-anastomoza ghidată ecoendoscopic
Pacient în vârstă de 41 de ani, consumator cronic de alcool, cunoscut cu pancreatită cronică și numeroase episoade de acutizare se prezintă în clinică pentru scădere ponderală importantă și vărsături postprandiale.
Clinic – pacient subponderal, tegumente și mucoase deshidratate, dureri abdominale intense predominant în etajul superior asociate cu vărsături alimentare postprandial.
Biologic – leucocitoză și diselectrolitemie (hipocloremie); CEA, CA 19-9 în limite normale.
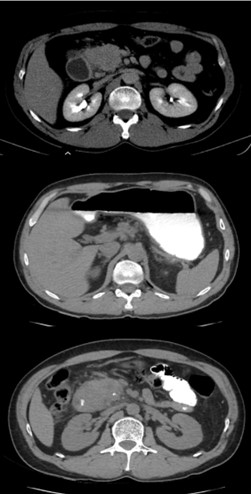
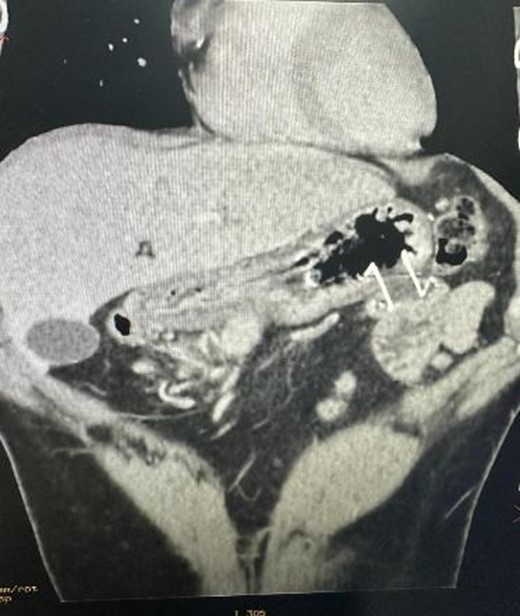
Computer tomografia cu substanță de contrast (CECT) a evidențiat pancreatită cronică pseudotumorala însoțită de modificări inflamatorii importante și marcat efect stenozant asupra porțiunii proximale a duodenului cu absența pasajului substanței de contrast administrate per os și stază gastrică secundară (Figura 1 a,b,c).
Insuficiență evacuatorie gastrică secundar unui episod de pancreatită acută.
Pacientul a refuzat intervenția chirurgicală, motiv pentru care s-a propus realizarea unei gastrojejunoanastomoze ghidate ecoendoscopic.
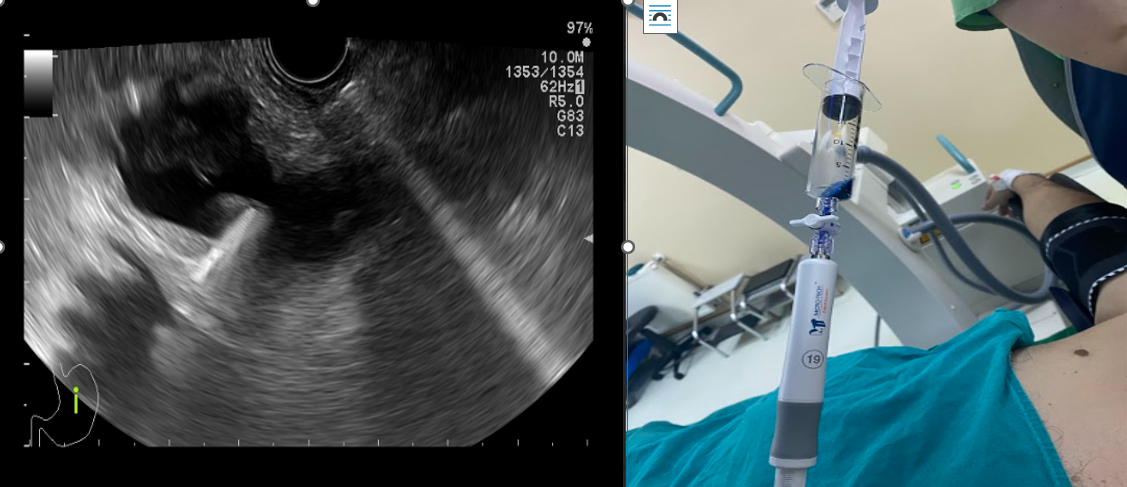
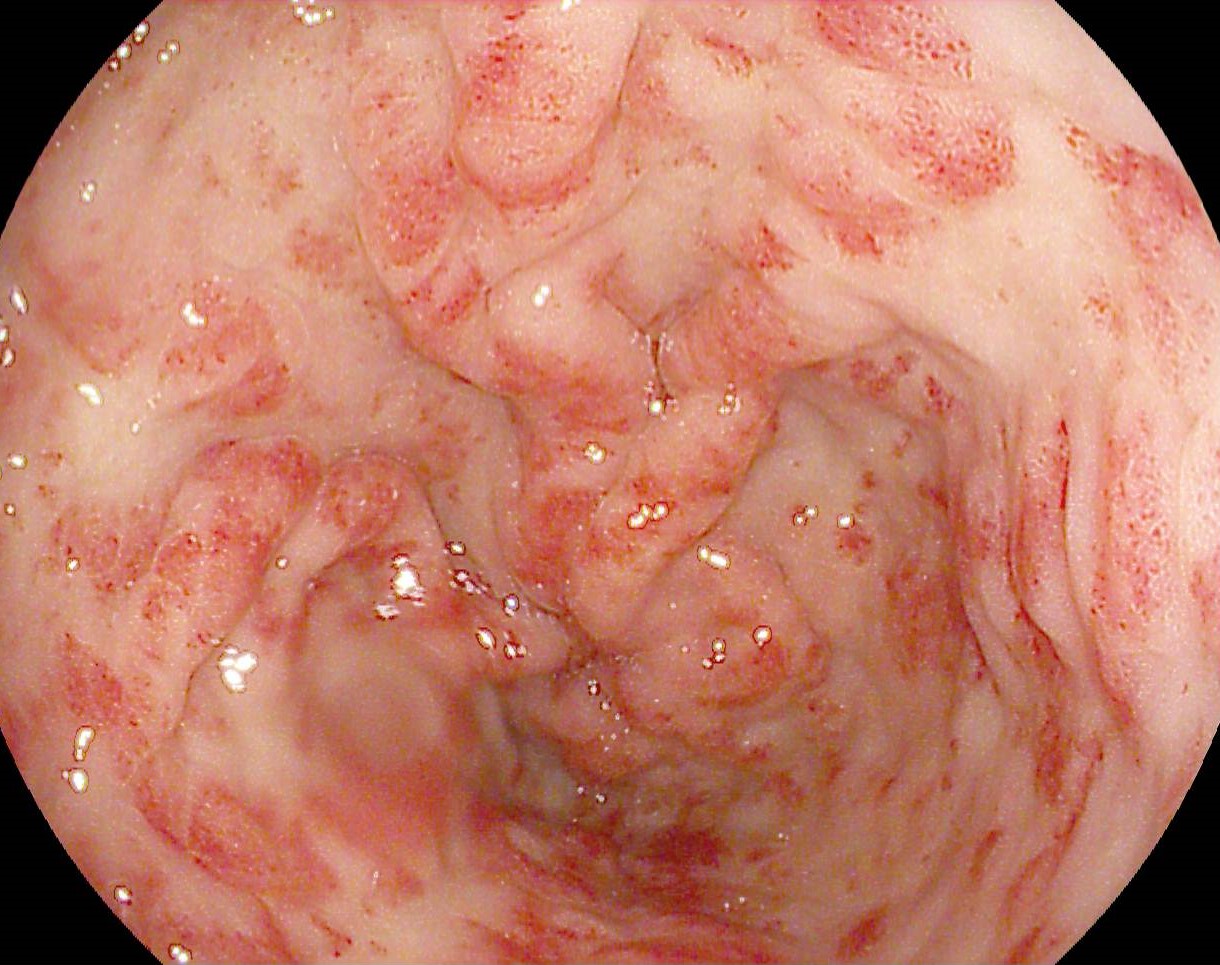
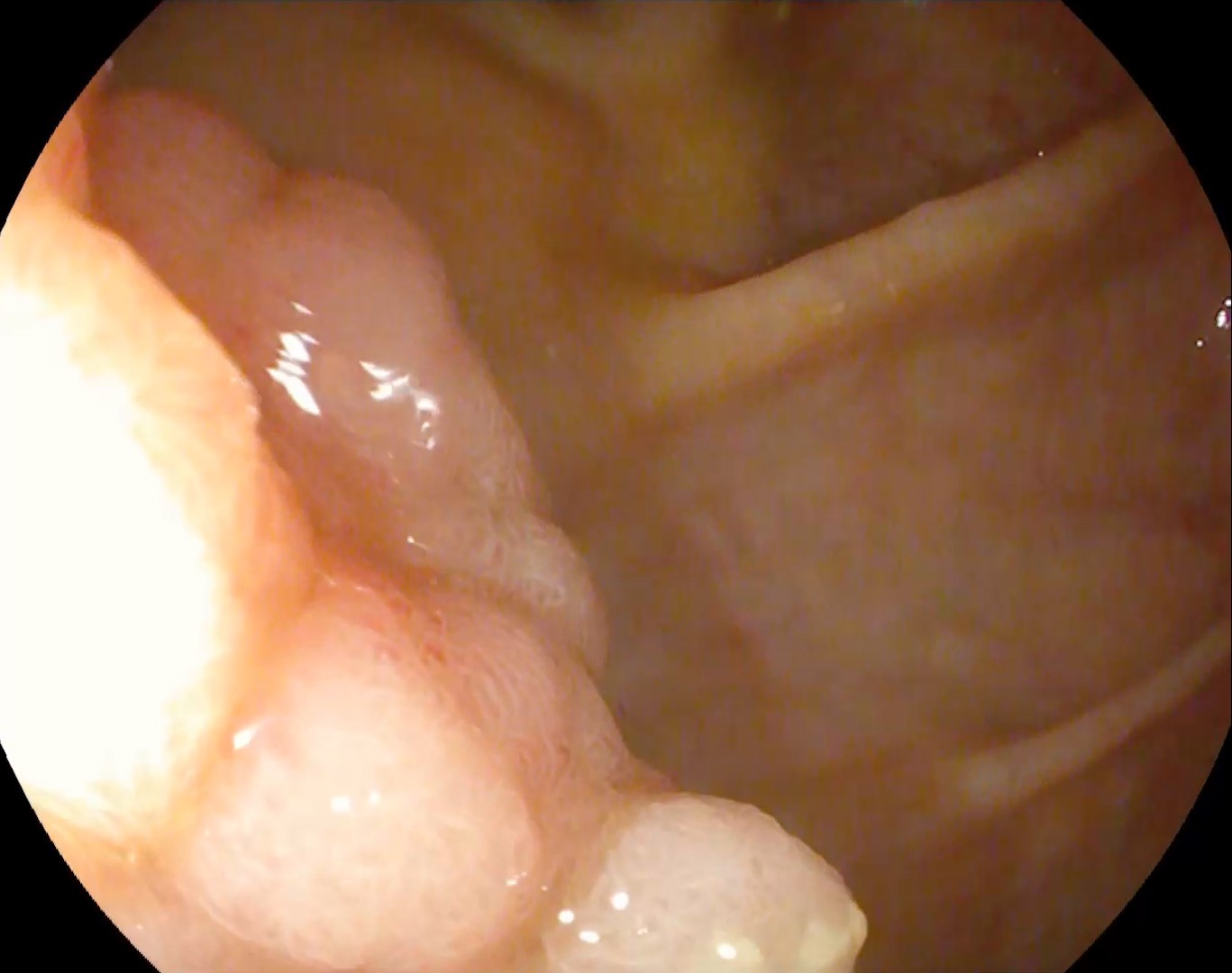
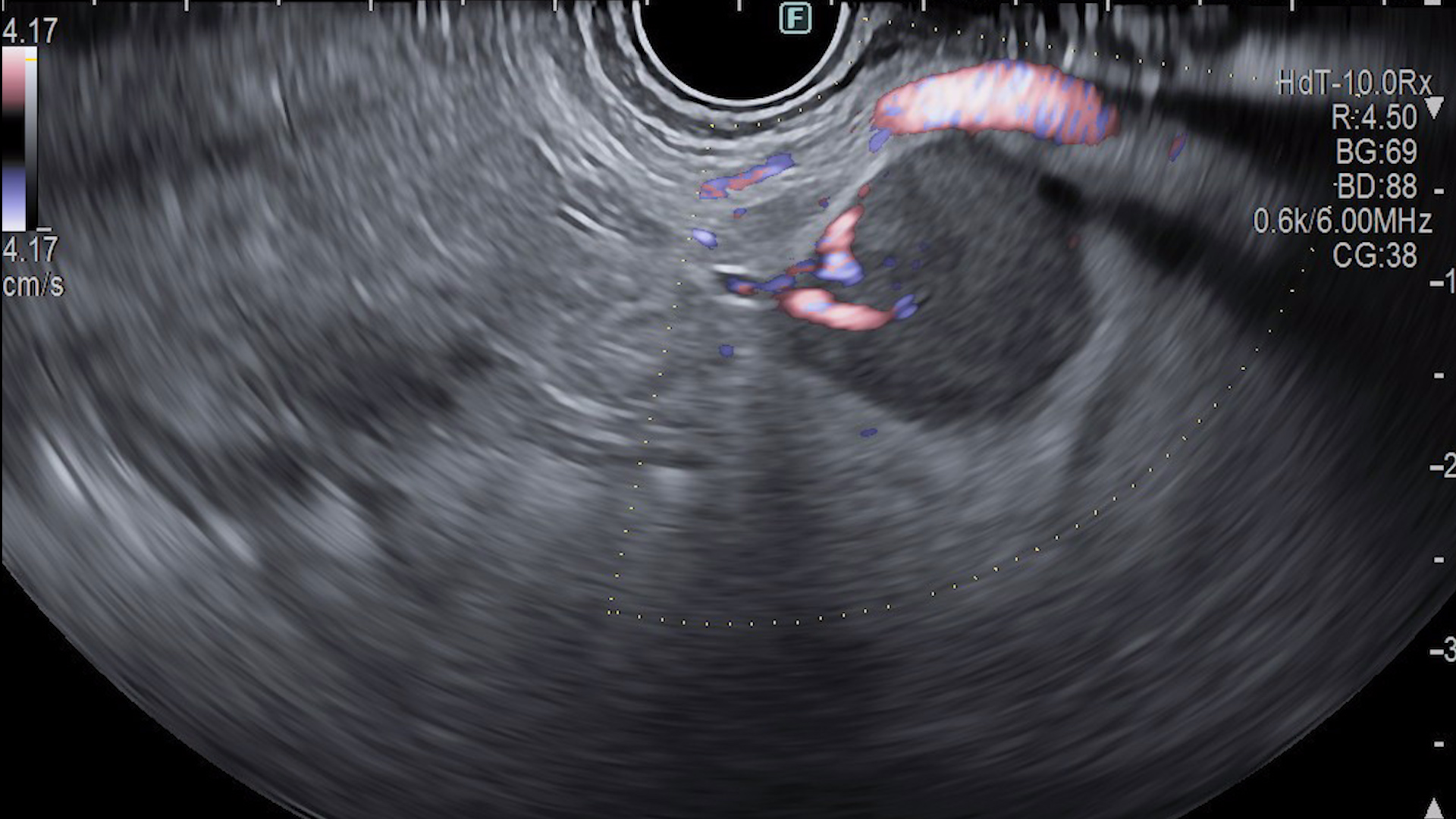
Tehnica s-a realizat cu pacientul intubat și ventilat mecanic. Primul pas a fost reprezentat de montarea unui cateter nazocistic dincolo de stenoză și de unghiul Treitz, la nivelul anselor jejunale. Prin intermediul acestuia au fost infuzate în mod continuu cel puțin 500 ml de soluție de ser fiziologic, albastru de metilen și substanță de contrast pentru a se obține distensia necesară și aducerea acestora în vecinătatea peretelui gastric. După reperarea ecoendoscopica a unei anse jejunale aflate în contact cu stomacul s-a efectuat puncție fină aspirativă cu evacuarea de albastru de metilen pentru confirmare. (Figura 2 a,b). Ulterior, gastroenteroanastomoza a fost efectuată sub ghidaj ecoendoscopic și fluoroscopic one-step cu ajutorul unui stent metalic cu apoziție lumenlă (LAMS) prevăzut cu electrocauter în vârf, de tipul HotSpaxus (Taewoog Medical, South Korea) de 16/20 mm.
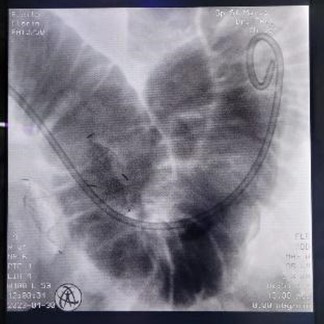
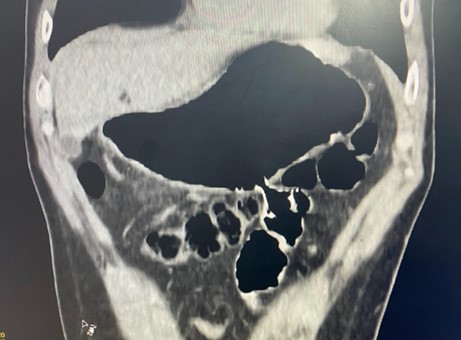
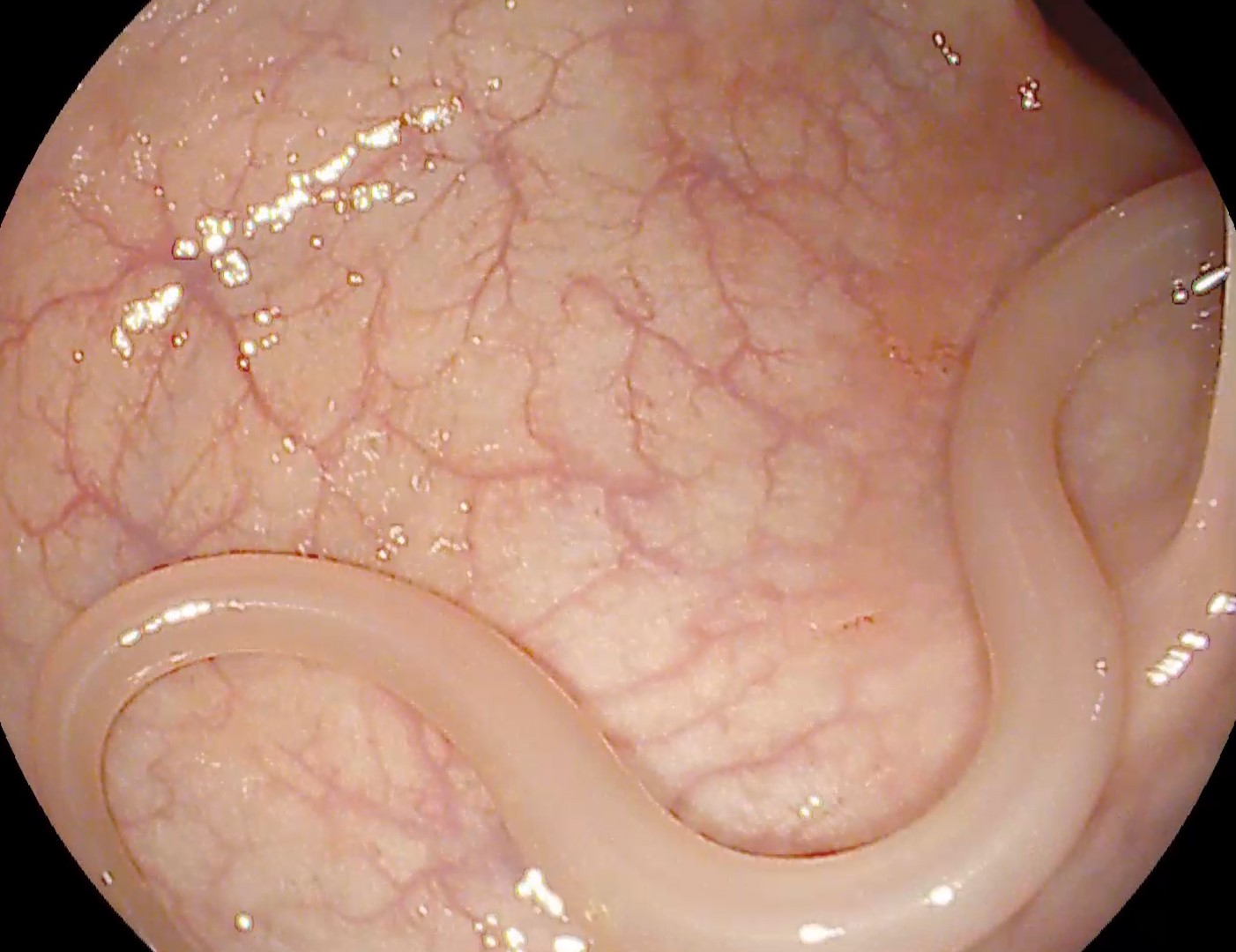
Apoziția corectă a stentului a fost documentată prin absența leakage-ului substanței de contrast la controlul fluoroscopic (Figura 3). Examinarea CT la 24 de ore a descris poziționarea corectă a stentului, în absența evenimentelor adverse imediate. Evoluția a fost favorabilă, cu reluarea alimentației orale la câteva ore și externarea la 24 de ore (Figura 4). La o lună după intervenție, controlul imagistic CT a descris stent in situ, cu expansiune completă și patență optimă (Figura 5).
Acest mod de manifestare al pancreatitei cronice este o formă mai puțin frecventă care afectează regiunea dintre capul pancreatic și duoden. Se prezintă adesea la bărbați de vârstă mijlocie cu antecedente de abuz de alcool.
Stenoza digestivă inflamatorie poate avea răspuns favorabil la tratamentul conservator cu antisecretorii și antiinflamatorii, perioadă în care pacientul beneficiază de nutriție enterală pe sonda nazojejunală și soluții parenterale. De asemenea, diagnosticul diferențial al acestei patologii include cancerul duodenal, neoplasmul pancreatic sau colangiocarcinomul invaziv. Astfel, pancreatita cronică acutizată, cu obstrucție duodenală, ar putea fi ușor subdiagnosticată.
Gastrojejunoanastomoza ghidată ecoendoscopic oferă o alternativă minim invazivă și eficientă pentru refacerea continuității tractului digestiv, reprezentând o alternativă fezabilă stentării duodenale sau chirurgiei. Tehnica poate fi utilizată în cazurile de insuficiență evacuatorie gastrică de cauza benigna sau neoplazica.
- Chandan et al. EUS-guided gastroenterostomy versus enteral stenting for gastric outlet obstruction: Systematic review and meta-analysis, Endosc Int Open, 2021
- Pallisera-Lloveras A, Ramia-Ángel JM, Vicens-Arbona C, et al. Groove pancreatitis. Rev Esp Enferm Dig 2015;107:280–8.
- Balakrishnan V, Chatni S, Radhakrishnan L, et al. Groove pancreatitis: a case report and review of literature. JOP 2007;8:592–7.
- Li J, Liu Q, Liu Z, Cen C, Yang Y, Ye J, Xu L, Lu X, Chen D, Ruan W. Acute pancreatitis associated with duodenal obstruction induced by groove pancreatitis: A case report. Medicine (Baltimore).