Vezi și alte cazuri
ESD gastric
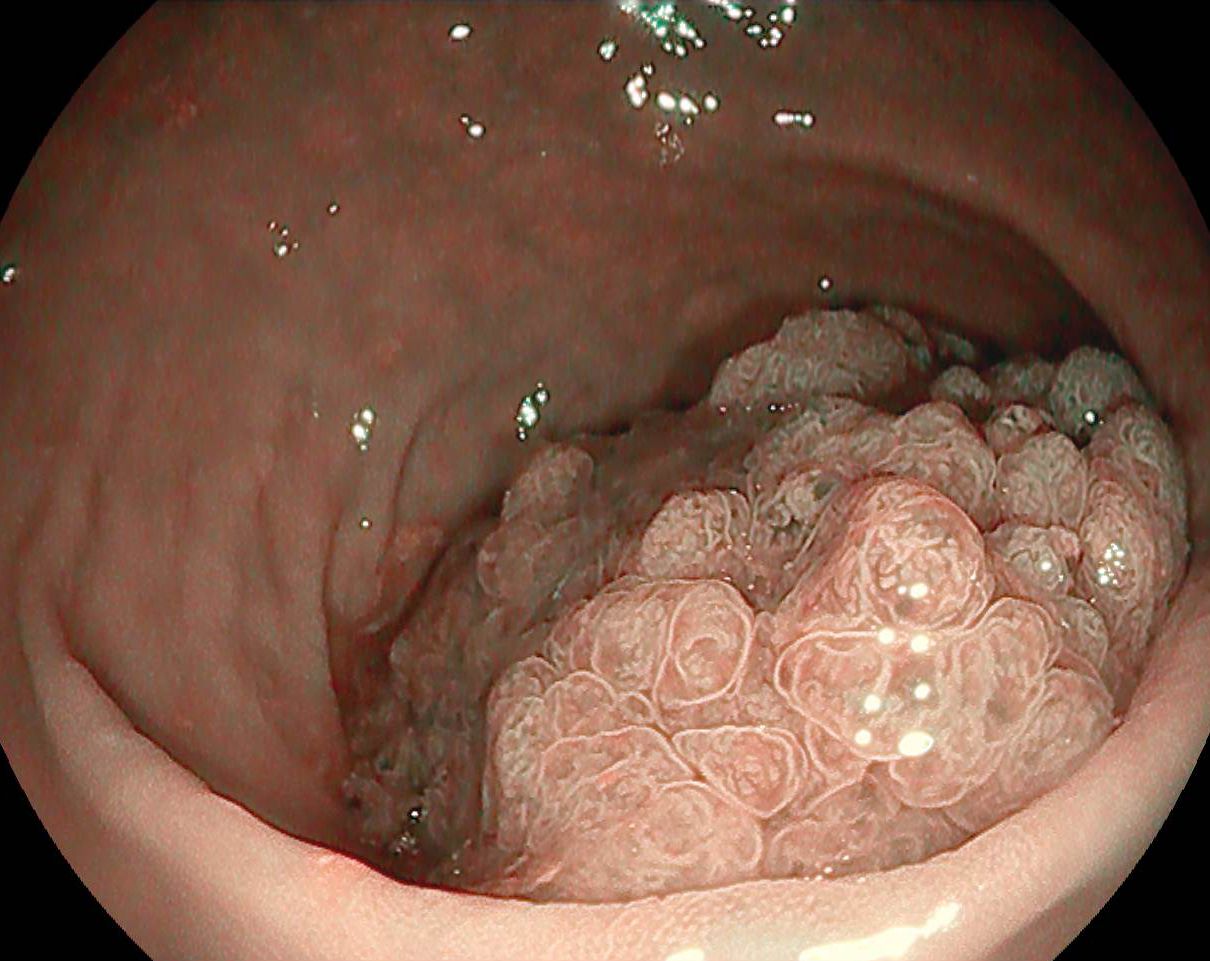
Prezentăm cazul unui pacient în vârstă de 70 de ani, de sex masculin, cu comorbidități cardiovasculare: hipertensiune arterială, insuficiență cardiacă cronică clasa III NYHA, pancreatită biliară în antecedente (formă ușoară), diabet zaharat tip II în tratament cu antidiabetice orale, hemangioame hepatice și boală cronică de rinichi în curs de stadializare. Pacientul a fost evaluat endoscopic cu decelarea unei gastrite nodulare cu o formațiune supraelevată dispusă la nivel antral pe marea curbură de la nivelul căreia s-au recoltat biopsii cu rezultat histopatologic compatibil cu metaplazie intestinală de tip complet, cu leziuni de displazie epitelială ușoară, Helicobacter Pylori negativ.
Clinic: dureri abdominale intermitente localizate la nivelul epigastrului.
Biologic: retenție azotată cu eGFR 40 mL/min/1.73 m2, hiperglicemie, hiperuricemie, fără anemie, markeri tumorali negativi.
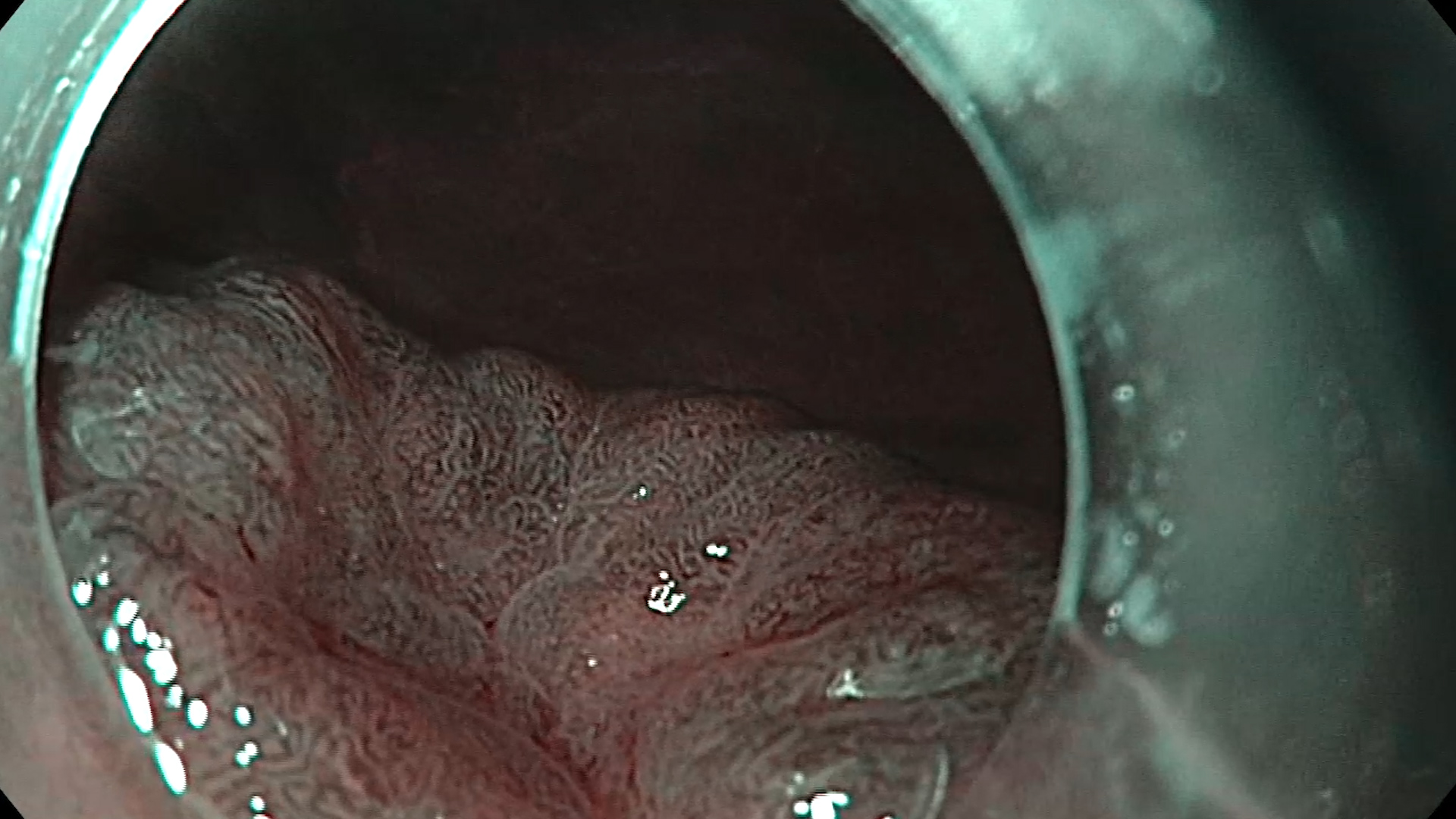
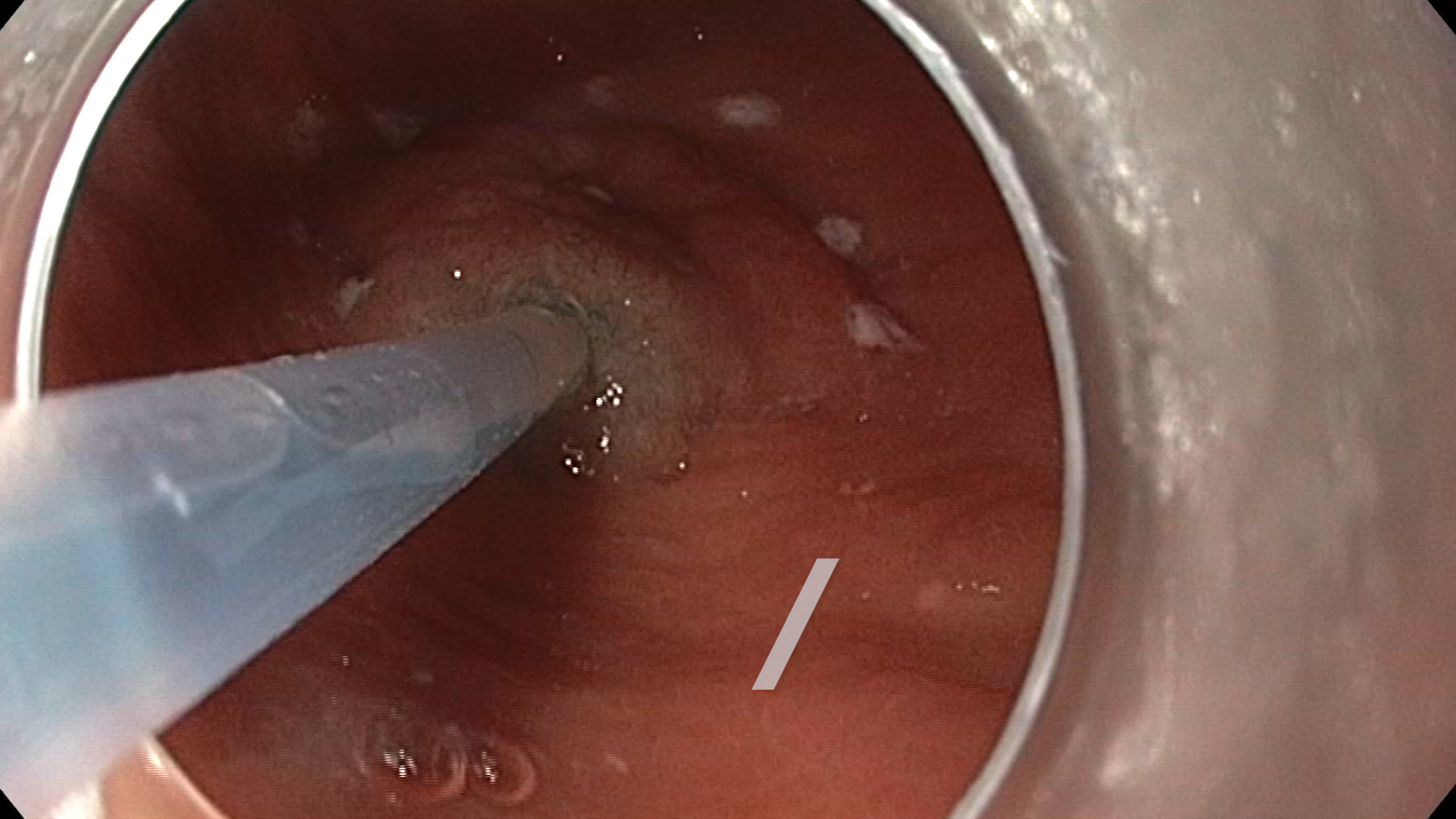
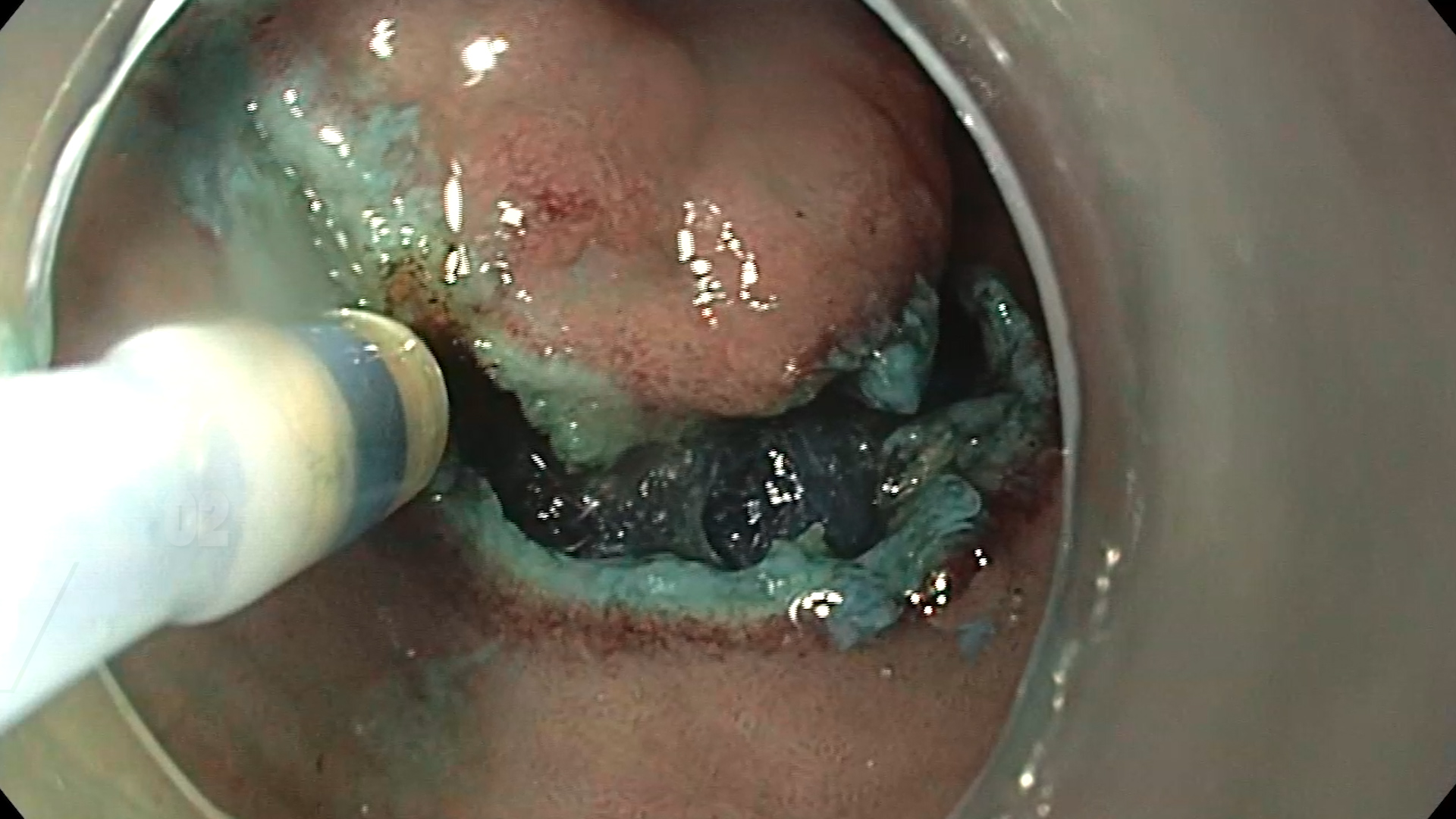
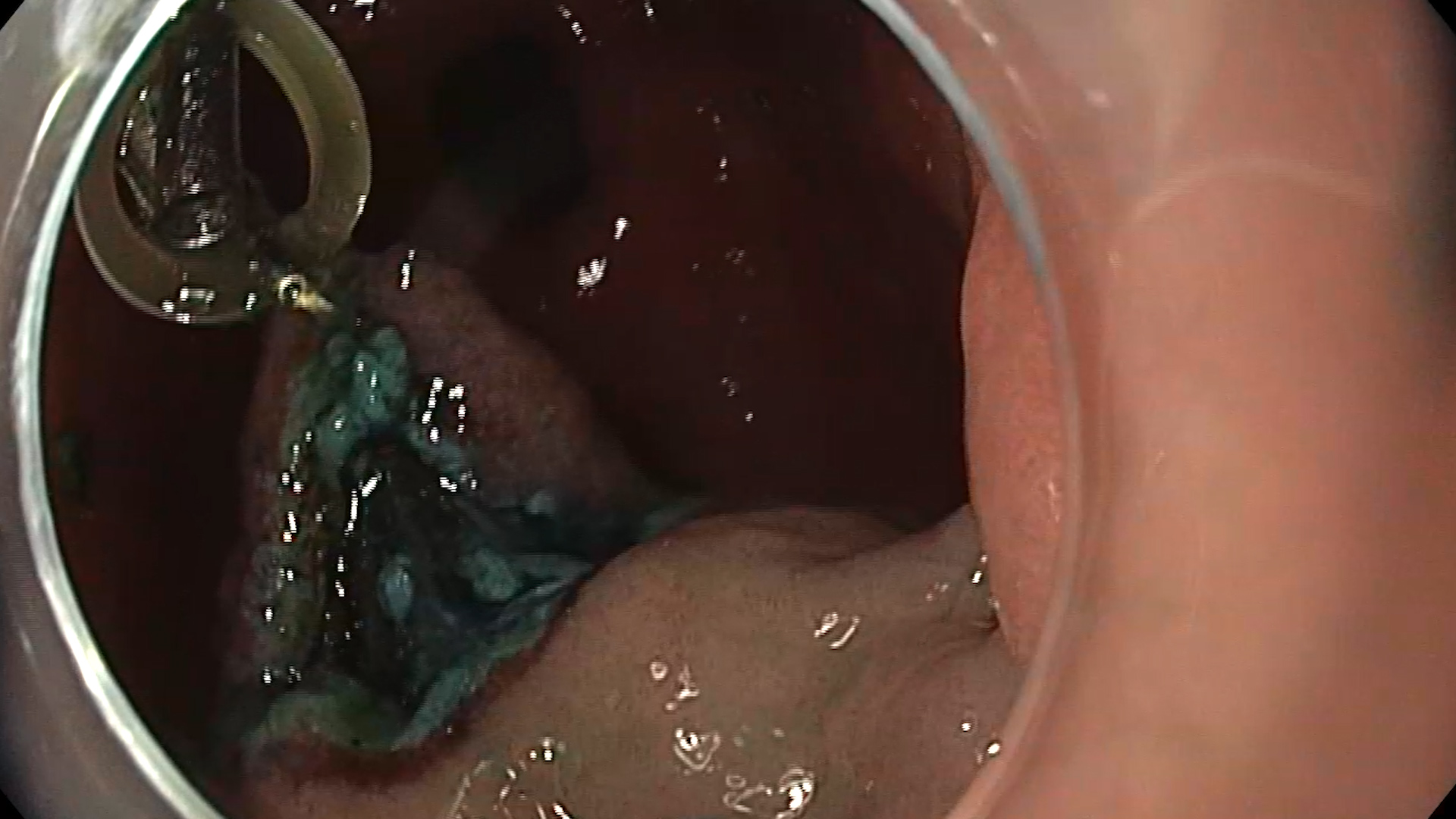
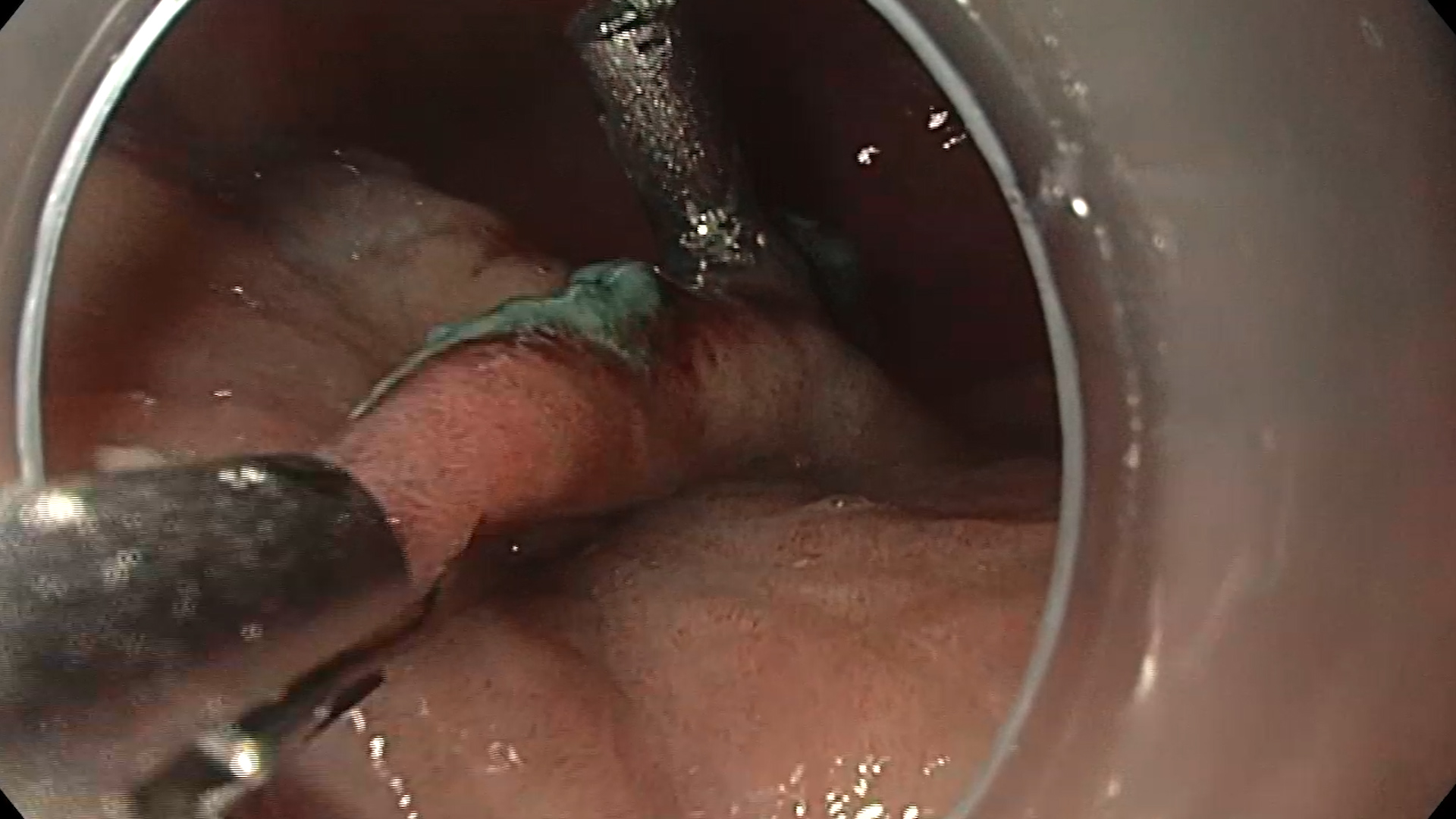
Examinare endoscopică cu evidențierea unei formațiuni antrale, supraelevate, cu biopsie anterioară. S-a examinat cu atenție leziunea în lumină albă (Figura 1) și în mod NBI (Figura 2) pentru caracterizare, fiind vorba despre o formațiune supra-elevată gastrică, cu depresie centrală, Paris 0-IIa+IIc cu diametrul de circa 10mm, cu aspect adenomatos. Având în vedere comorbiditățile pacientului, se decide rezecția endoscopică în bloc a formațiunii gastrice prin disecție submucoasă, după acordul pacientului, înțelegând alternativele și riscurile procedurale. Inițial se marchează conturul leziunii cu ajutorul vârfului cuțitului DualKnife (Olympus) și curent ForcedCoag (Figura 3). Se injectează submucos soluție mixtă cu albastru de metilen cu elevarea corespunzătoare a leziunii. Se efectuează incizia proximală cu curent PulseCut Fast și se pătrunde la nivelul spațiului submucos; se continuă disecția cu ajutorul cuțitului și curentului ForcedCoag în submucoasă cu verificarea traiectului de disecție periodic (Figura 4). Se efectuează tracțiunea leziunii pentru continuarea disecției prin mobilizarea formațiunii cu ajutorul clipurilor metalice Lockado 16mm și al benzilor elastice (Figura 5) . Se continuă disecția pana la nivelul capătului distal al leziunii și se suprimă sistemul de tracțiune. Se disecă în totalitate formațiunea, care este recuperată integral. Se coagulează vasele din baza rezecției cu ajutorul CoagGrasper cu curent ForcedCoag și ulterior se închide defectul cu ajutorul a 3 clipuri MicroTech Lockado 20mm (Figura 6). Fără complicații postprocedurale.
Formațiune supradenivelată antrală gastrică Paris 0-IIa+IIc cu displazie ușoară pe fond de metaplazie intestinală completă.
Metaplazia intestinală este considerată o leziune precanceroasă fiind de cele mai multe ori asimptomatică, de aceea este de obicei diagnosticată în timpul evaluărilor endoscopice sau în urma examenelor histopatologice1. În funcție de extensie, poate fi localizată sau extinsă și în funcție de gradul de diferențiere, poate fi completă (cu celule intestinale asemănătoare celulelor intestinului subțire) fiind considerată primul stadiu de metaplazie intestinală sau incomplete (cu celule intestinale asemănătoare cu celulele intestinului gros) fiind considerată un stadiu mai avansat cu risc mai mare de displazie. Principalele cauze ale metaplaziei sunt: infecția cu Helicobacter Pylori, gastrita autoimună, anumite afecțiuni reumatologice, refluxul biliar, fumatul, alcoolul, etc. Pentru a detecta cu acuratețe metaplazia intestinală gastrică, se folosește Sistemul Sydney Modificat (MSS) fiind implementat încă din 1994 cu recoltarea de biopsii de la nivelul zonelor suspecte endoscopic, dar și biopsii nețintite de la nivelul antrului (mica și marea curbură), unghiul gastric și corpului (mica si marea curbura)2.
Urmărirea pacienților cu metaplazie intestinală se efectuează în funcție de gradul de displazie, pentru pacienții cu displazie “low-grade” se recomandă evaluare endoscopică anuală cu biopsii, iar pentru pacienții cu displazie “high-grade” cu absența unei formațiuni endoscopice se recomandă evaluare endoscopică la fiecare 6 luni/anuală. Pentru pacienții cu leziuni / formațiuni grefate pe zonele de metaplazie se recomandă stadializarea corectă și rezecția lor3.
Examen histopatologic: zonă de metaplazie intestinală completă cu modificări de displazie “low-grade”, limitele de excizie ale fragmentului nu prezintă aspecte displazice. Nu se observă Helicobacter Pylori la colorația Giemsa.
- Costa D, Ramai D, Tringali A. Novel classification of gastric polyps: The good, the bad and the ugly. World J Gastroenterol 2024 Aug 21; 30(31): 3640-3653. PMID: 39192997
- https://my.clevelandclinic.org/health/diseases/22215-intestinal-metaplasia
- Jencks DS, Adam JD, Borum ML, Koh JM, Stephen S, Doman DB. Overview of Current Concepts in Gastric Intestinal Metaplasia and Gastric Cancer. Gastroenterol Hepatol (N Y) 2018 Feb; 14(2): 92-101. PMID: 29606921