Vezi și alte cazuri
Colangiocarcinom hilar – protezare endoscopică prin ERCP
Pacientă în vârstă de 62 de ani, operată în 2016 pentru neoplasm de colon (adenocarcinom moderat diferențiat), cu CT de control realizat în 2020 ce a pus în evidență determinări secundare peritoneale, se prezintă pentru colorarea în galben a tegumentelor și mucoaselor cu debut de câteva săptămâni.
Stare generală influențată, tegumente și mucoase intens icterice, abdomen destins de volum, mobil cu mișcările respiratorii, nedureros spontan sau la palpare.
AST – 488 U/l, ALT – 302 U/l, bilirubină totală – 37,40 mg/dl, bilirubină conjugată – 29,73 mg/dl.
Colangio-IRM a pus în evidență dilatații importante de CBIH bilateral și prezența unei formațiuni tumorale intraluminale localizate la nivelul carrefour-ului biliar ce se extindea la nivelul canalului hepatic stâng, cu aspect sugestiv de colangiocarcinom hilar Bismuth IIIB (tumora Klatskin). S-a vizualizat, de asemenea, lichid de ascită perihepatic, perisplenic și printre ansele intestinale, asociat cu noduli și îngroșări peritoneale de până la 38/24 mm în contextul carcinomatozei peritoneale.
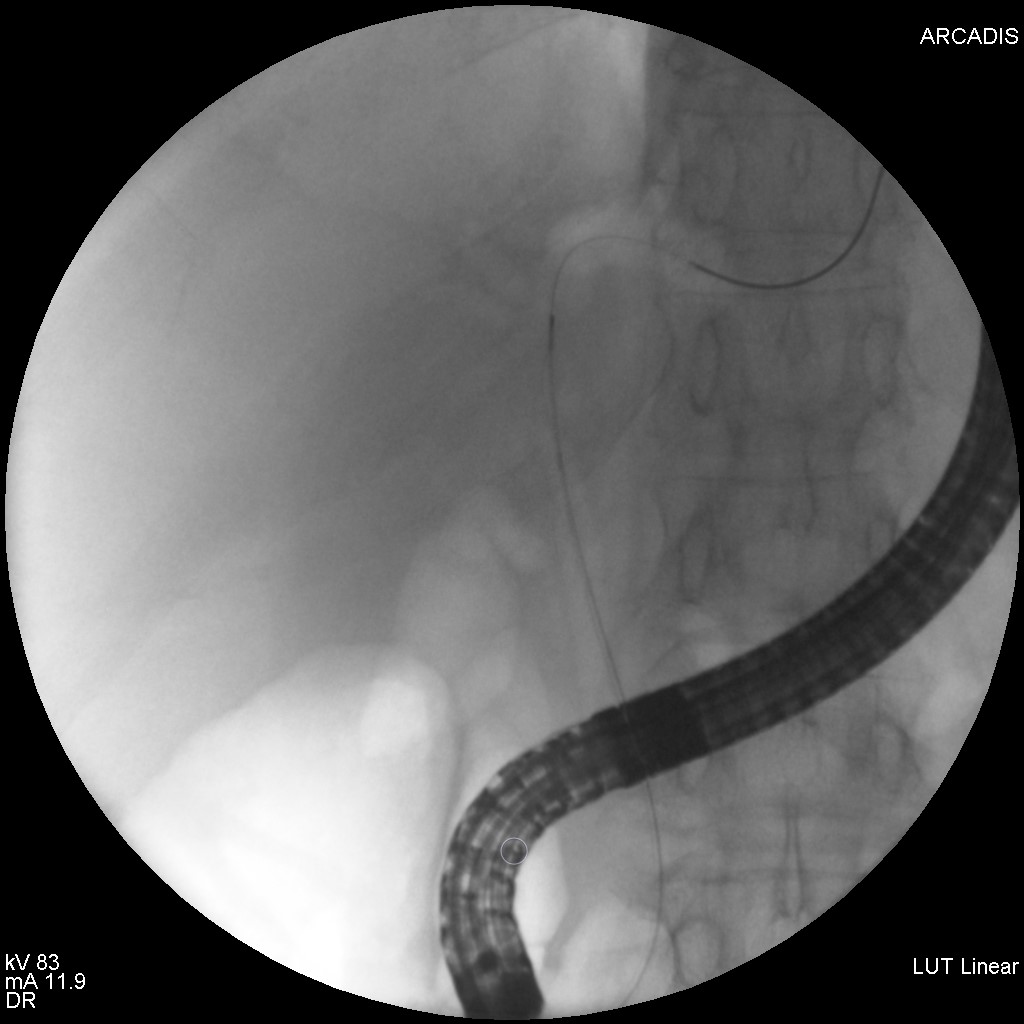
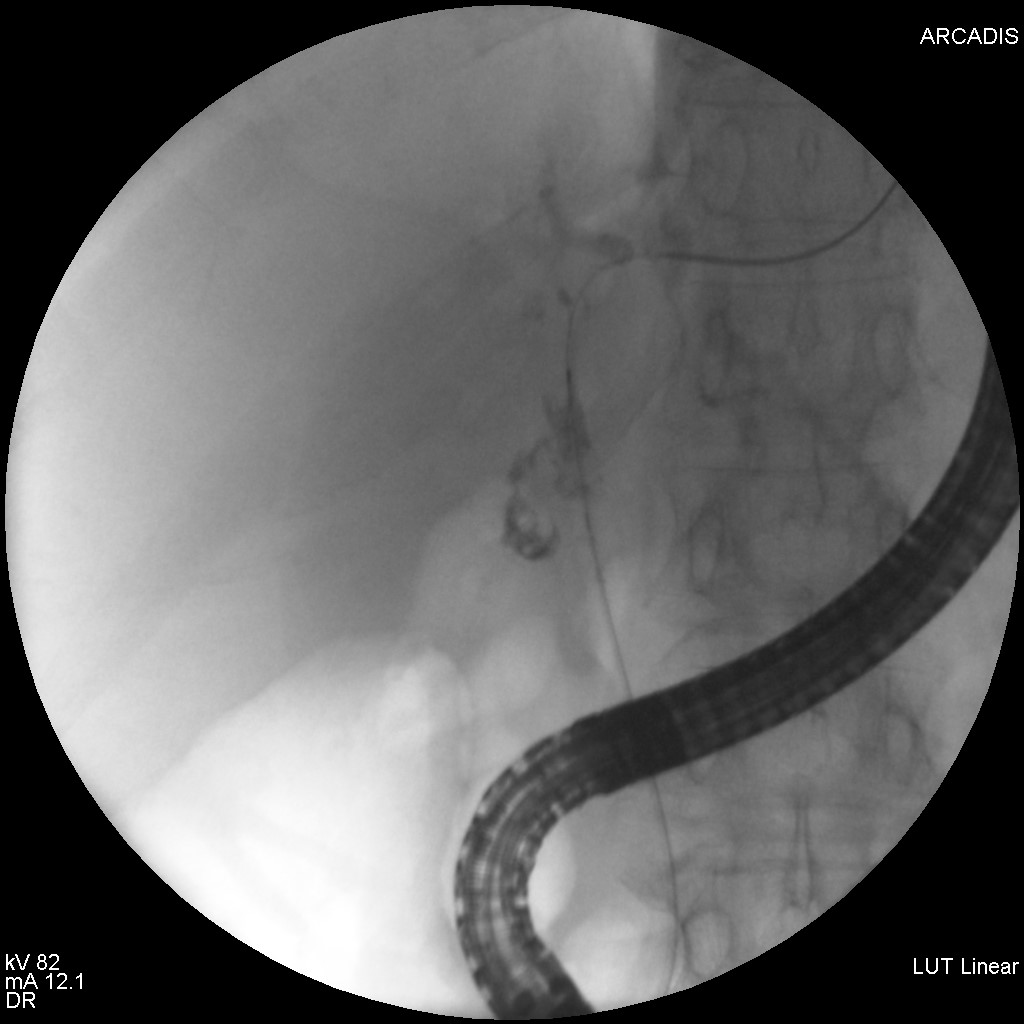
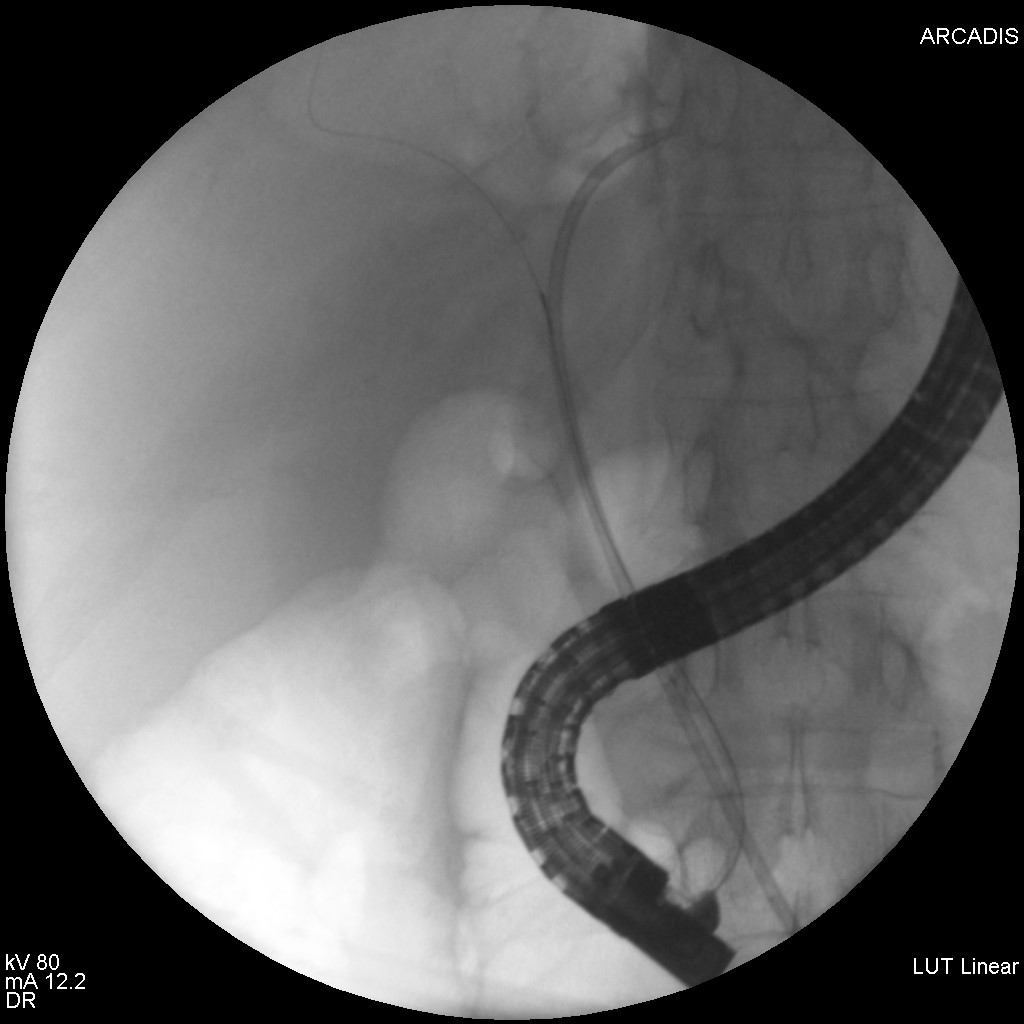
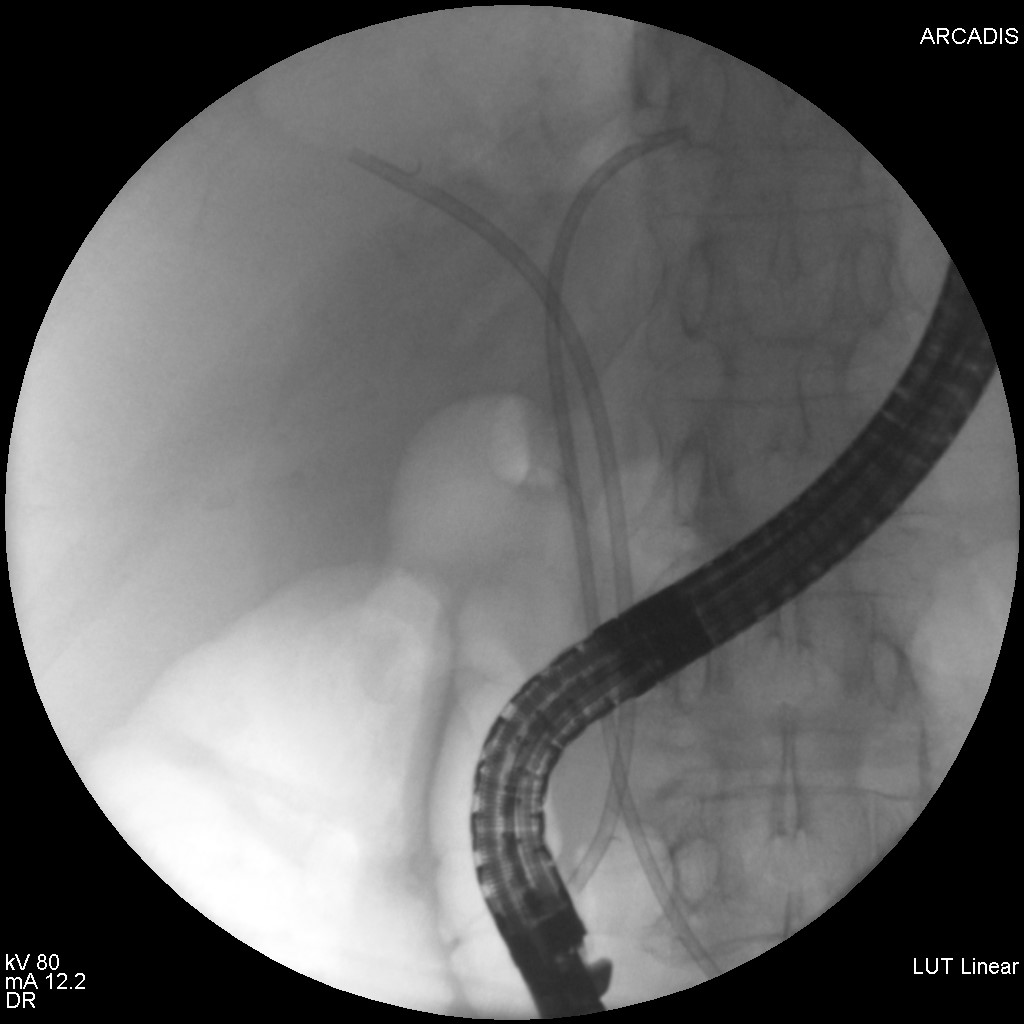
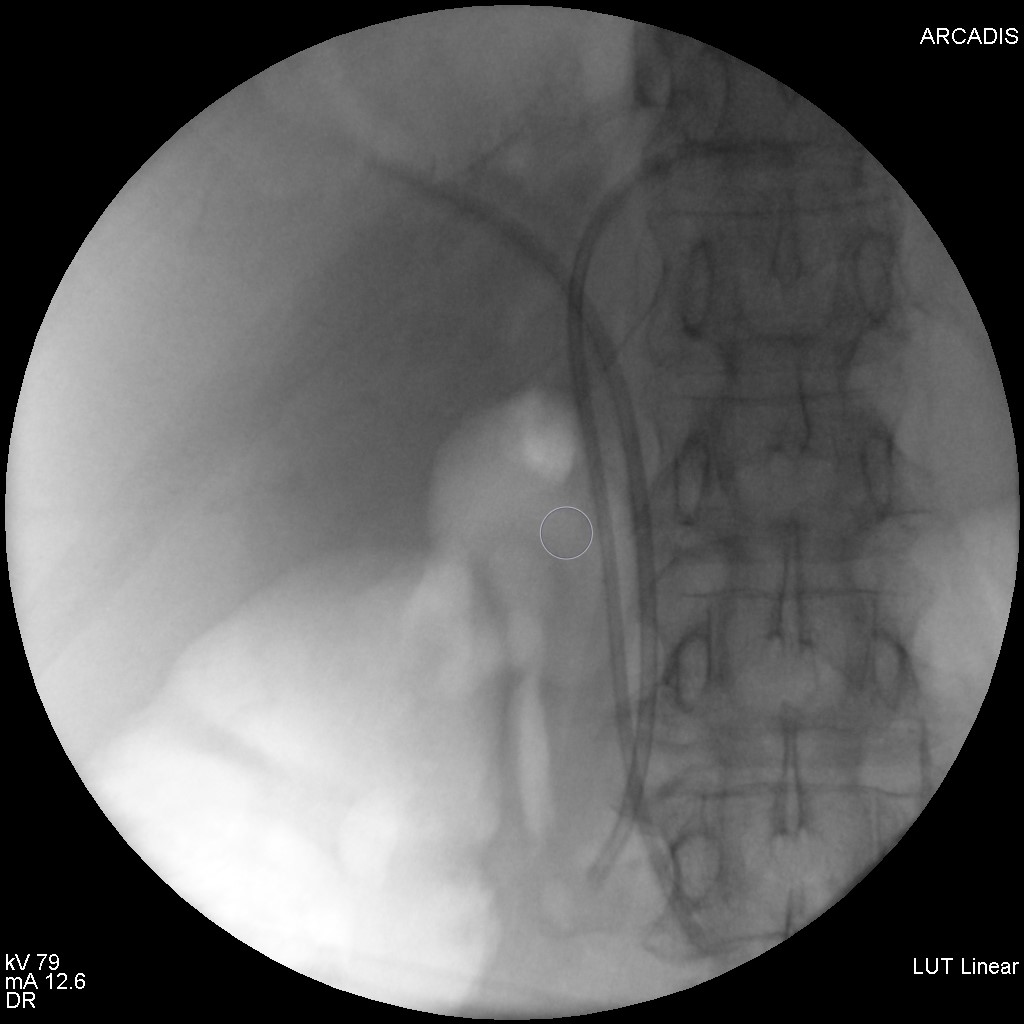
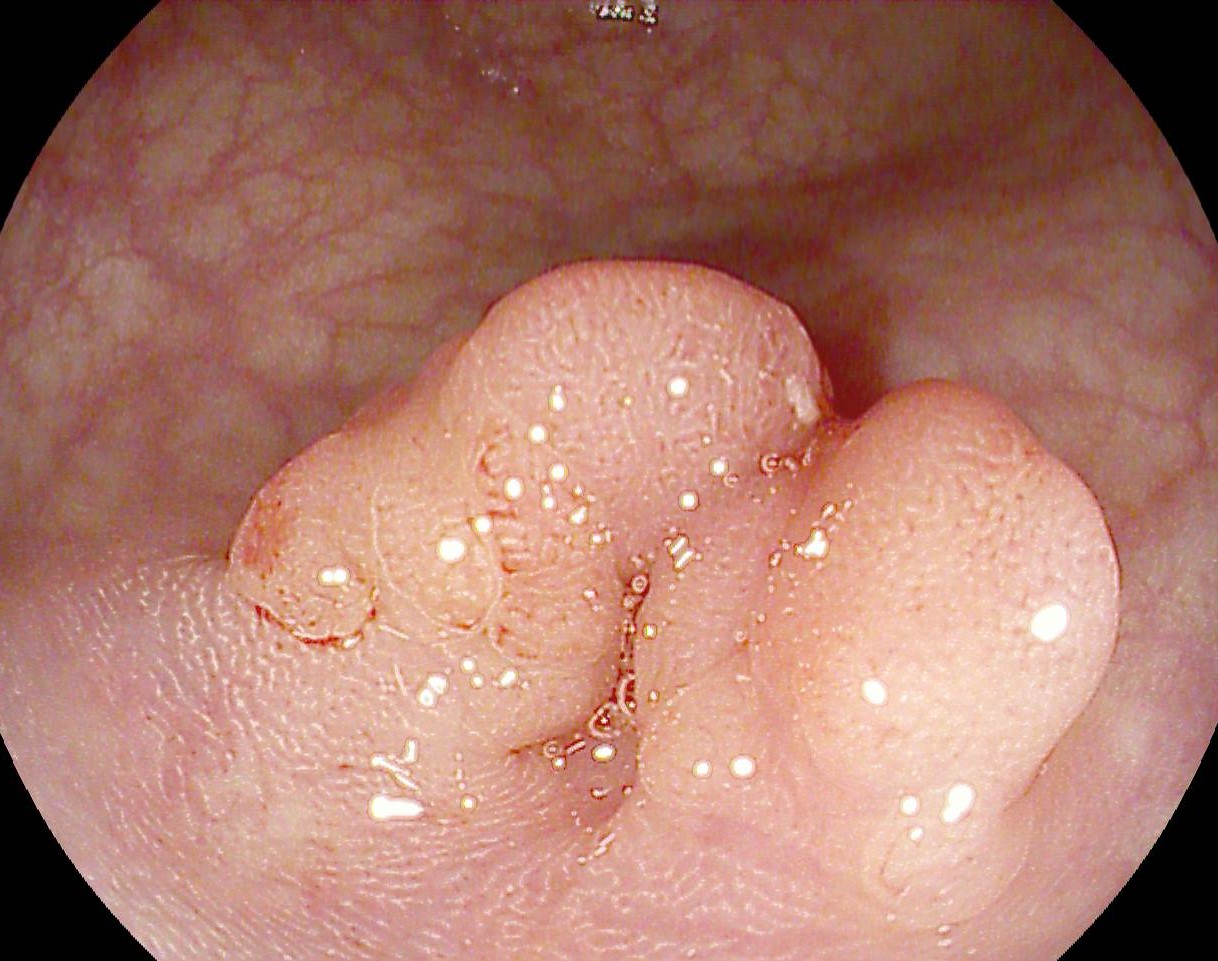
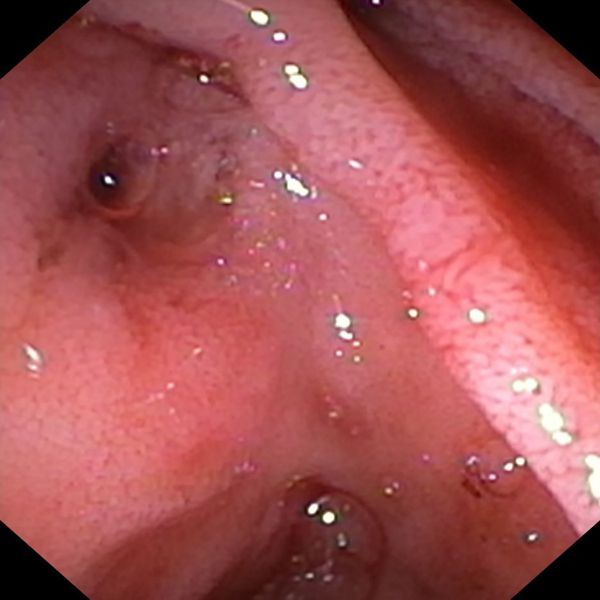
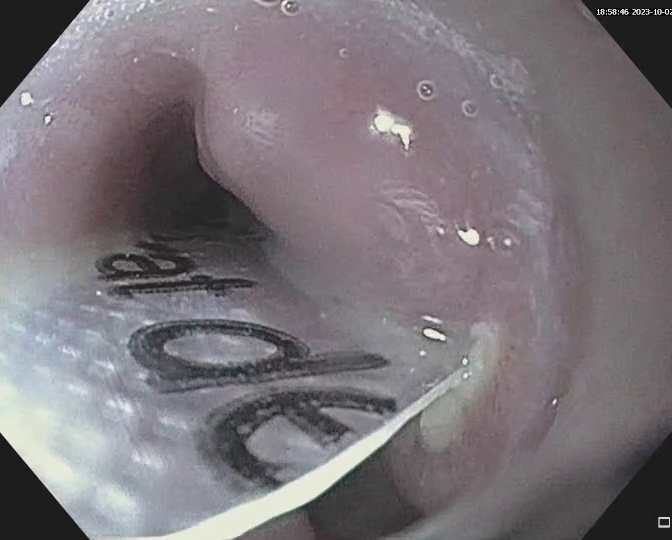
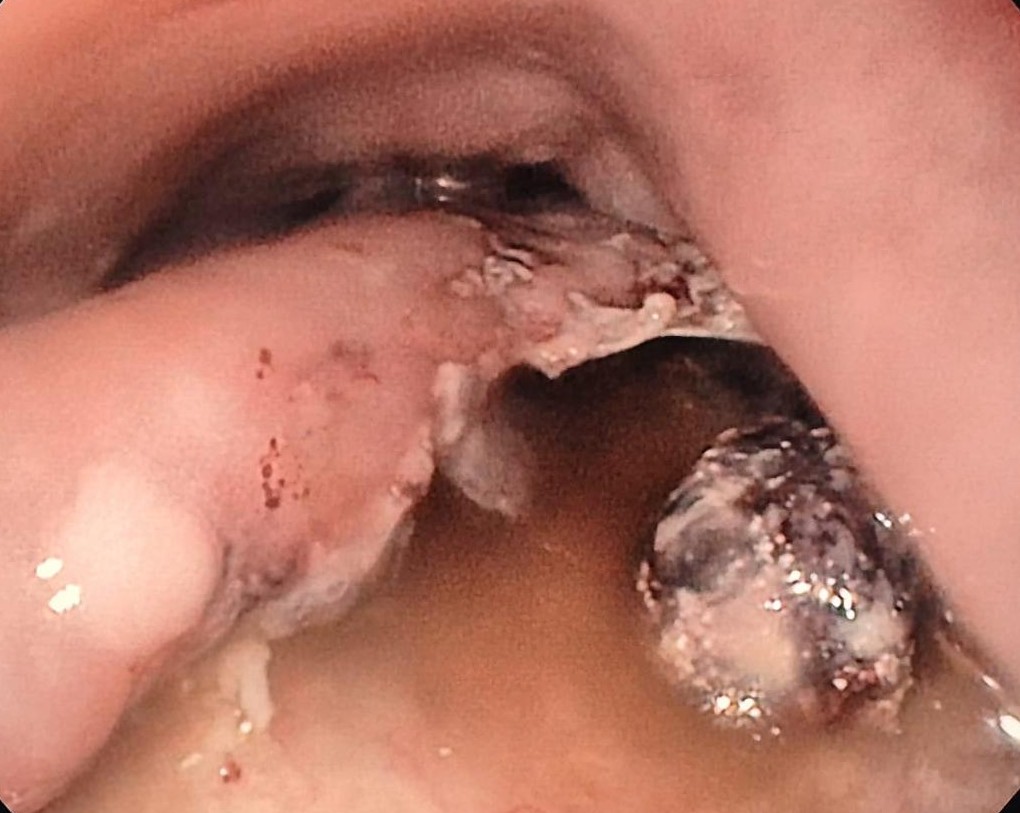
S-a realizat ERCP – s-a canulat calea biliară principală și s-a efectuat inițial colangiogramă prin injectare de aer (colangiogramă aerică) (Fig. 1) ce pune în evidență o stenoză centrohilară cu dilatație marcată a ductului hepatic stâng și de CBIH bilateral. S-a injectat ulterior substanță de contrast radioopacă în cantitate minimă. S-a evidențiat stenoză neregulată, strânsă, localizată la nivelul carrefour-ului biliar pe o distanță de aproximativ 20 mm, extinsă către ductul hepatic stâng, dilatat în amonte (Fig.2). S-a realizat sfincterotomie retrogradă și s-a canulat profund selectiv CBIH stângi cu montarea unui stent de plastic 7,5 Fr/15 cm (Fig. 3). Apoi, s-a canulat un ram al CBIH drepte și s-a montat un stent de plastic 8 Fr/12 cm (Fig. 4).
Evoluția ulterioară a fost favorabilă, cu scăderea bilirubinei totale până la 20 mg/dl în câteva zile postprocedural.
Șase săptămâni mai târziu, pacienta a revenit pentru frison și dureri în hipocondrul drept cu debut de 3 zile. Biologic la acel moment – bilirubina totală – 8 mg/dl, bilirubina conjugată– 6,28 mg/dl.
S-a realizat ERCP – endoscopic, s-a constatat că ambele stenturi biliare erau colmatate. S-a extras cu pensa aligator stentul plasat în CBIH stângi, s-a canulat selectiv profund CBIH stângi și s-a montat un stent de plastic 10 Fr/14 cm. Ulterior s-a extras celălalt stent și s-a canulat profund CBIH drepte, cu montarea unui stent de plastic 10 Fr/12 cm. La sfârșitul procedurii, s-a observat drenaj eficient de bilă de stază pe ambele stenturi.
Evoluția a fost favorabilă, cu remiterea simptomatologiei și cu înjumătățirea valorilor bilirubinei la 48h.
Colangiocarcinom hilar Bismuth IIIB. Neoplasm de colon operat. Determinări secundare peritoneale.
Colangiocarcinoamele hilare afectează o regiune anatomică complexă, astfel încât stentarea este dificilă și implică un risc semnificativ de dezvoltare a angiocolitei dacă nu se reușește drenarea substanței de contrast injectate pentru efectuarea colangiogramei. Astfel, deși modificările ductale sunt de obicei mai puțin evidente, se poate utiliza introducerea de aer pentru efectuarea colangiogramei cu scopul de a evita injectarea substanței de contrast. În acest context, este obligatorie evaluarea preprocedurală prin colangio-IRM pentru planificarea protezării.
Modalitatea de montare a stenturilor este ghidată de extensia intraductală a leziunii și se bazează pe clasificarea Bismuth-Corlette. În colangiocarcinoamele tip Bismuth I de obicei este suficientă montarea unui singur stent, în timp ce în cele de tip Bismuth II-IV sunt necesare mai multe stenturi. Există două tehnici de protezare a ductelor hepatice stâng și drept. Prima tehnică implică plasarea inițială a câte unui fir ghid în fiecare duct hepatic si montarea ulterioară a stenturilor pe fiecare din acestea. A doua tehnică, cea folosită în cazul de față, constă în canularea profundă și stentarea inițială a ductului hepatic stâng care este mai facilă din punct de vedere tehnic, urmată de canularea și inserția unui al doilea stent în ductul hepatic drept. Se pot folosi două tipuri de proteze – de plastic sau metalice expandabile neacoperite. Patența stenturilor de plastic este de până la 3 luni, astfel încât ele trebuie schimbate la acest interval din cauza riscului de colmatare și de colangită. Acestea sunt utilizate atât în scop paleativ cât și pentru decompresia căilor biliare până la intervenția chirurgicală cu scop curativ. Stenturile metalice expandabile sunt folosite în cazul pacienților cu o speranță de viață mai îndelungată, însă în scop paleativ. Se utilizează stenturi neacoperite, din cauza riscului obstruării ductelor biliare asociat montării de proteze metalice acoperite.
Protezarea endoscopică prin ERCP a stenozelor centrohilare maligne este dificilă din punct de vedere tehnic. Aceasta poate fi asociată cu apariția angiocolitei și ulterior a abceselor hepatice, dacă substanța de contrast injectată pentru efectuarea colangiogramei nu este drenată ulterior. Modalitatea de montare a stenturilor este ghidată de clasificarea Bismuth-Corlette și presupune de obicei inserția unui singur stent în leziunile tip Bismuth I și a mai multor stenturi în leziunile Bismuth II-IV.
- Bilal M, Freeman ML. Endoscopic Retrograde CholangiopancreatographyStenting for Hilar Cholangiocarcinoma. TechniquesandInnovations in Gastrointestinal Endoscopy. 2022; 24(2):190-199
- Uppal DS, Wang AY. Advances in endoscopic retrograde cholangiopancreatography for the treatment of cholangiocarcinoma. World J GastrointestEndosc. 2015 Jun 25;7(7):675-87
- Dumonceau JM, Tringali A, Papanikolaou IS. et al. Endoscopic biliary stenting: Indications, choice of stents, and results: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline – Updated October 2017. Endoscopy 2018;50:(910-930)